Tout le monde est informé sur les facteurs de risques métabolique : diabète, cholestérol, lipides sanguins, surpoids. Mais la nature est impitoyable et commence à présenter la facture de tous les petits excès comme des grands plaisirs accumulés depuis l’enfance. Le dépistage et la prise en charge des anomalies se révèlent nécessaires si l’on ne veut pas courir de plus grands risques.

Sommaire
Le vieillissement digestif
Le vieillissement de l'appareil digestif est inéluctable. Il complique parfois l'alimentation, lorsqu'elle est perturbée par 'a maladie ou chez les sujets qui ne se nourrissent pas correctement, soit parce qu'ils n'en ont pas les moyens, soit parce qu'ils vivent seul.
Les modifications digestives. La baisse progressive du nombre de papilles gustatives sur la langue diminue le goût et l'odorat, ce qui conduit parfois à augmenter la quantité de sel ou de sucre, deux ingrédients qui ne doivent pas être consommés en excès.
Par ailleurs, les sécrétions des glandes digestives diminuent lentement, ce qui rallonge la digestion de tous les aliments. Ainsi, la transformation ralentie des graisses et des amidons peut être source de ballonnements et de fermentation gazeuse. Le fer est aussi moins bien absorbé par l'intestin, phénomène qui peut entraîner une anémie.
Le foie élimine moins vite les déchets et l'alcool, surtout quand il est saturé de graisses ou fatigué par des années d'excès divers. Les parois de l'estomac perdent du tonus, et la vidange gastrique devient plus lente et difficile après un repas copieux. De même, la perte de tonus des parois du côlon explique la fréquence croissante de la constipation, qui peut générer des douleurs en raison de l'abondance des gaz.
Enfin, le vieillissement cellulaire est le premier responsable du développement des cancers digestifs dès l'âge de 50 ans.
Les cancers digestifs
Nous savons que le risque de cancers digestifs augmente après 50 ans. Pour ne pas s'angoisser inutilement, mieux vaut en connaître des signes d'alarme. C'est l'association de plusieurs de ces signes qui doit alerter, mais, si l'un d'entre eux apparaît de façon isolée, il est préférable de consulter son médecin.
Une déglutition douloureuse ou difficile, surtout pour les liquides, alors que les aliments solides passent mieux, des brûlures dans le thorax, des régurgitations, une perte de poids, une fatigue intense, des ganglions dans le cou, une voix modifiée sont les signes d'un cancer de l'œsophage.
Une gêne persistante de la zone épigastrique, une digestion difficile, des brûlures gastriques équivalant à celles d'un ulcère, un manque d'appétit pour la viande et les graisses, une perte de poids annoncent un cancer de l'estomac.
Une constipation ou une alternance de diarrhée et de constipation d'apparition récente et persistante, la présence de sang dans les selles, une anémie, parfois une fausse envie d'aller à la selle ou une douleur sourde au moment de leur émission révèlent un cancer du côlon et du rectum.
Une jaunisse, une douleur continue sous l'estomac, une perte d'appétit et de poids, une fatigue intense, des selles grasses, une anémie signalent un cancer du pancréas.
Une cirrhose alcoolique, biliaire ou virale, préalable au cancer dans 90 % des cas, un ictère (coloration jaune de la peau), une sensation de fatigue sont des symptômes de cancer du foie que le médecin peut confirmer en constatant une déformation ou une augmentation de volume du foie et une hémorragie digestive.
Plus le diagnostic est précoce, plus les chances de guérison sont élevées. Les premiers signes d'un cancer digestif sont souvent discrets, insidieux, et il est courant de penser qu'on est en présence d'un trouble bénin, comme une gastrite ou une constipation fonctionnelle. Après 50 ans, deux règles s'imposent.
Ne jamais masquer un symptôme (brûlures gastriques, diarrhée, constipation) à l'aide de médicaments achetés sans ordonnance.
Consulter son médecin dès qu'un signe inhabituel apparaît. Il proposera un bilan adapté à chaque cas : une fibroscopie haute ou basse, une échographie ou un scanner abdominal, un bilan sanguin.
>> Le profil protéique : qu'est-ce que c'est ?
Pour limiter les inconvénients digestifs
- Privilégiez la qualité plutôt que la quantité des aliments ou des boissons.
- Veillez à boire suffisamment pour faciliter l'action des sucs digestifs sur les aliments et prévenir la constipation.
- Fragmentez vos repas si vous ne supportez plus les grosses quantités.
- Préférez une promenade digestive à une pause devant la télévision.
- Protégez vos artères intestinales en diminuant votre taux de cholestérol sanguin.
- Faites entretenir vos dents.
Les problèmes de constipation

La constipation est l'émission trop rare, moins de trois fois par semaine, de selles trop dures. Lorsqu'elle est récente, les causes peuvent être multiples :
- un changement d'habitudes ou de mode de vie ;
- la prise de médicaments, diurétiques, codéine ou opiacés contre la douleur ou la toux, antidépresseurs, neuroleptiques, hypotenseurs, pansements gastriques ;
- une maladie générale de type Parkinson ou hypothyroïdie ;
- un cancer du côlon, dont la recherche est une priorité à partir de 50 ans.
Une constipation ancienne est souvent favorisée par la sédentarité, l'insuffisance de boissons, un déficit en fibres végétales par manque de fruits et de légumes dans les menus.
Que faire ? Une constipation, récente ou ancienne, impose à partir de 50 ans une coloscopie pour éliminer un risque de cancer du côlon. Le médecin analyse les autres causes possibles et leur correction éventuelle au cours de la consultation. En outre, il conseille de boire au moins 1,5 litre par jour, de manger des végétaux frais et de marcher au moins 30 minutes chaque jour.
Prendre des laxatifs, sous quelque forme que ce soit, sans ce bilan médical préalable est totalement déconseillé.
>> Constipation et ballonnements : comment les combattre ?
Les laxatifs
Les médicaments conseillés dans les constipations fonctionnelles banales sont les laxatifs huileux à base de vaseline ou de paraffine, les laxatifs de lest à base de fibres végétales ou de son, les mucilages à base de gommes végétales, les produits osmotiques à base de lactulose ou les micro lavements par voie rectale.
Tous les laxatifs stimulants sont déconseillés, car ils détruisent à terme la muqueuse intestinale. Les produits végétaux les plus dangereux (séné ou bourdaine par exemple) sont présentés à tort comme une médecine douce ou naturelle alors qu'ils sont beau- coup plus agressifs que les médicaments allopathiques.
Les hémorroïdes
Les hémorroïdes, internes ou externes, sont une dilatation des réseaux veineux qui entourent le rectum et l'anus, un trouble semblable aux varices des jambes.
Le mécanisme. Les hémorroïdes sont liées à une faiblesse congénitale de la paroi des veines. Elles sont favorisées par la sédentarité, l'excès de poids, l'abus d'alcool ou d'épices, les grossesses et surtout ta constipation.
Les manifestations. Hors des crises, les hémorroïdes externes sont perçues comme une boule, protubérance molle et réductible par la pression des doigts. Les hémorroïdes internes ne sont perceptibles qu'à l'examen médical.
Le saignement d'une hémorroïde se traduit par la présence de sang rouge dans les selles ou sur les sous-vêtements. Une poussée d'anite (inflammation anale) produit une gêne locale plus ou moins douloureuse et des envies trompeuses de déféquer.
La thrombose hémorroïdaire, formation d'un caillot qui survient sans raison apparente, provoque une douleur intense qui surgit brutalement, empêche le sommeil, gêne la marche et la position assise.
Que faire ? On peut diminuer le risque d'hémorroïdes en luttant contre la constipation par un régime riche en fibres végétales, des boissons abondantes et une activité physique régulière. II est impératif d'éviter les aliments épicés ou propices à la fermentation (légumes secs, ail, oignon) et l'excès d'alcool.
Les suppositoires et pommades anesthésiques ont un effet sur la douleur. En revanche, l'efficacité des veinotoniques oraux est contestée. On peut scléroser ou ligaturer les veines dilatées, mais ces techniques sont réservées aux hémorroïdes gênantes. En cas de thrombose, on expulse le caillot en incisant la veine.
>> Hémorroïdes : quand faut-il envisager l’opération ?
Les maladies de la vésicule biliaire
La lithiase biliaire atteint 20 % de la population de plus de 50 ans. Il s'agit de la présence de calculs dans la vésicule, qui stocke la bile avant son utilisation digestive. Les calculs sont constitués de cholestérol, pur ou calcifié.
Les causes. Les facteurs de risque de la lithiase biliaire sont l'excès de poids, une alimentation riche en graisses saturées et en viande ainsi que la sécrétion d'œstrogènes, qui expose plus particulièrement les femmes. On note souvent un terrain familial et une prévalence chez les femmes en raison de cette sécrétion, qui provoquerait une augmentation du cholestérol dans la bile.
Les manifestations. Les calculs passent souvent inaperçus, mais se révèlent parfois à l'occasion d'une crise de colique hépatique, une douleur intense située sous le foie et accompagnée de nausées. Une infection (cholécystite), une distension de la vésicule ou une jaunisse peuvent attirer l'attention.
Le traitement. La cholécystite impose habituellement une ablation de la vésicule après un traitement antibiotique destiné à réduire les risques de péritonite. On peut dissoudre les calculs de cholestérol pur en 2 à 3 ans avec un médicament dérivé des acides biliaires. Les calculs calcifiés doivent être détruits par ultrasons (lithotritie) ou par ablation chirurgicale de la vésicule, une intervention aujourd'hui réalisé sous cœlioscopie et bien mieux tolérée qu'autrefois.
Et la crise de foie ?
La crise de foie n'existe pas. Il s'agit d'une indigestion avec une réaction anormale de la vésicule biliaire (dyskinésie biliaire) ou d'une migraine. L'association de nausées, de douleurs abdominales et de maux de tête réagit mieux aux antimigraineux modernes qu'aux médicaments de la vésicule.
L’excès de cholestérol
Le cholestérol est une substance indispensable, qui contribue à l'élaboration des membranes cellulaires, des fibres nerveuses, des sels biliaires, et qui sert de matériau initial à la synthèse de nombreuses hormones. Il est transporté dans le sang sous forme de lipoprotéines de haute densité (HDL), le « bon cholestérol », ou bien de lipoprotéines de basse densité (LDL) ou de très basse densité (VLDL), le « mauvais cholestérol ». Plus de 90 % du cholestérol sanguin est fabriqué par le foie.
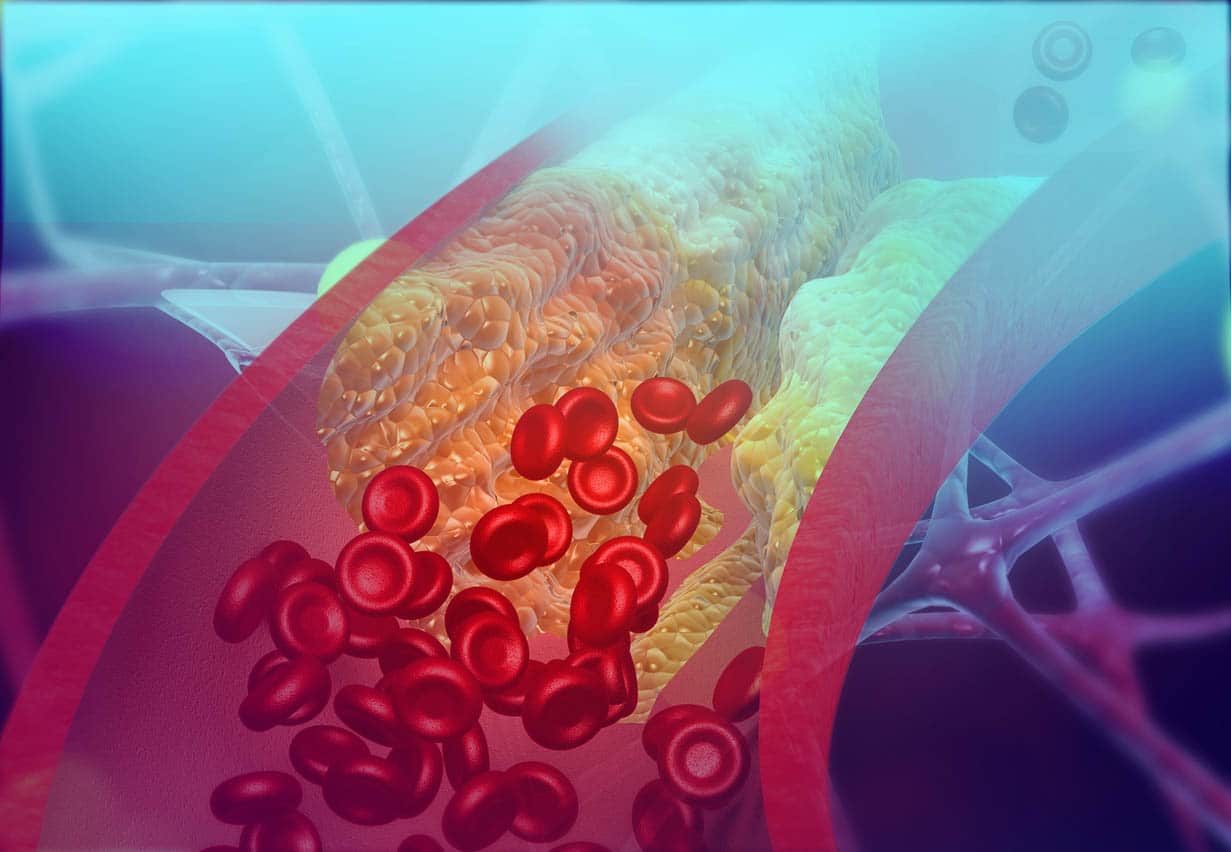
Les dangers. Le HDL est plutôt bénéfique, alors que le LDL est un facteur majeur de risque cardio-vasculaire. Le second transporte le cholestérol vers des tissus sur lesquels il favorise son dépôt, notamment les parois des artères, la cornée ou les articulations, ce qui lui vaut son nom de mauvais cholestérol.
Un excès de LDL associé à d'autres facteurs de risque (obésité, tabagisme, diabète, hypertension) multiplie les risques d'artérite, d'infarctus du myocarde ou d'accident vasculaire cérébral. Le LDL est un acteur qui reste longtemps silencieux, mais qui est destructeur à terme.
Le dépistage. Il doit être effectué au moins une fois avant 50 ans, puis à intervalles réguliers déterminés en fonction du résultat initial. Plus que le dosage du cholestérol total, qui ne sépare pas le bon et le mauvais cholestérol, c'est le dosage du LDL qui importe. Son taux idéal doit être inférieur à une fourchette de 1 à 1,60 gramme par litre selon les facteurs de risque associés.
Que faire ? Un dosage élevé de LDL impose d'abord un régime pauvre en graisses saturées (beurre et produits laitiers, viandes grasses, huile de friture) et un regain d'activité physique pour élever le HDL, protecteur. Perdre du poids est souvent bénéfique.
En cas d'échec, le médecin prescrit des médicaments qui piègent le cholestérol dans l'intestin (résines, ézétimibe) ou empêchent sa synthèse par le foie (fibrates, statines). Le dosage doit être contrôlé deux ou trois fois par an.
Le diabète
Plus de 2 millions de Français sont victimes d'un diabète de type 2, qui apparaît généralement après 40 ans et dont la fréquence va doubler en 10 ans.

Le mécanisme. Le diabète 2 résulte non pas d'un manque d'insuline, mais d'une inefficacité de cette hormone pancréatique à faire pénétrer le glucose du sang dans les cellules. Une forme mineure, appelée intolérance au glucose ou insulinorésistance, s'observe en moyenne 7 ans avant le début du diabète avéré.
Les principaux facteurs de risque sont liés au mode de vie : surpoids, alimentation trop riche, sédentarité.
Les manifestations. Le diabète 2 est une maladie longtemps silencieuse, car les symptômes sont absents. Seul un dosage de la glycémie à jeun effectué à deux reprises peut le détecter. Les signes classiques, une sensation de soif et des urines abondantes contenant du sucre, surviennent très tard chez un diabétique non traité et ne permettent pas un dépistage précoce.
Les dangers. Les principaux dangers concernent les artères qui irriguent les reins, les yeux, le coeur, les nerfs des jambes, les pieds. Le diabète est en France la première cause d'impuissance chez l'homme, de dialyse pour insuffisance rénale, de cécité et d'amputation des membres inférieurs, et un facteur majeur d'accidents cardiaques ou cérébraux.
Les mesures préventives. Pour éviter ou retarder le diabète et ses complications, il faut changer ses habitudes : manger moins et se dépenser davantage. Il est préférable d'éviter les aliments gras et les produits sucrés, en favorisant les glucides complexes (féculents et farineux).
Le traitement. Il associe des médicaments par voie orale et des mesures diététiques. Le médecin exerce une surveillance clinique et biologique très régulière et prescrit chaque année un bilan complet (électrocardiographie, fond
Les diabétiques peuvent aujourd'hui s'équiper d'un lecteur de glycémie, qui permet de mesurer soi-même le taux de sucre dans le sang. Il s'agit là d'un pro- grès majeur dans le suivi du diabète.
L'excès de poids
L'excès de poids, et plus encore l'excès de masse grasse, est banal après la cinquantaine. Divers facteurs y contribuent.
Quand sommes-nous en excès de poids ? L'excès de poids commence quand l'indice de masse corporelle, ou rapport poids/taille au carré (en mètres), est supérieur à 25. Mais tout dépend de la masse du squelette et des muscles. Les médecins insistent aujourd'hui sur le tour de taille, qui ne devrait pas dépasser 90 centimètres chez la femme et 100 centimètres chez l'homme.
Les causes. Une vie moins trépidante, l'absence d'activités sportives ou une pratique se limitant à un loisir ludique, le grignotage ou une alimentation trop riche et trop grasse, la fonte des muscles, remplacés par du tissu adipeux, sont des facteurs connus de tous. On peut y ajouter quelques abus d'alcool et, chez la femme, les effets de la ménopause pour expliquer qu'entre 20 et 50 ans un Européen prend en moyenne 7 kilos.
Les conséquences. L'excès de poids est un facteur de risque cardio-vasculaire soit direct, par l'effort supplémentaire demandé au cœur, soit indirect, par l'élévation du taux de cholestérol et de glucose dans le sang. Il favorise les problèmes d'arthrose, notamment au niveau des genoux et des hanches, qui doivent supporter le poids du corps. À terme, le surpoids abrège la vie : il y a peu de grands vieillards obèses.
Que faire ? Prévenir le surpoids ou en enrayer les premiers signes requiert deux changements d'attitude. La première étape consiste à remodeler son alimentation, en consommant plus de fruits et de légumes, en diminuant les viandes grasses et les produits sucrés, en évitant les boissons alcoolisées. Il ne s'agit pas de faire un régime hypocalorique, mais seulement de réajuster ses menus en fonction de ses besoins réels et de les répartir sur trois repas quotidiens en bannissant tes grignotages.
La seconde étape consiste à dépenser le surplus de poids en reprenant des activités physiques régulières et adaptées aux capacités de chacun : la marche, la natation, les randonnées à vélo et les sports de loisirs (promenades équestres, canoë...) ne présentent pas d'inconvénients majeurs au-delà de 50 ans.